
前言:
产后抑郁(PDD)是由学者Pitt首次提出,是产褥期常见的并发症,主要表现为在产后情绪明显低落,对自身及婴儿过于担心和焦虑,长期悲观厌世等,严重时可引起产妇自杀,甚至杀婴事件,近年受到全社会的广泛关注。五羟色胺、甲状腺激素、肾上腺皮质激素和雌二醇等激素水平变化对PDD的发生、发展和转归有重要影响,检测这些激素水平对及早发现和治疗产后抑郁有重要意义。
产后抑郁症的原因有哪些?
肾上腺皮质激素主要包括醛固酮,皮质醇和氢化可的松等激素,其水平受到“下丘脑-垂体-肾上腺轴(HPA)”功能调节。肾上腺皮质激素(adreno cortico hormones)在孕产前后有明显的变化:女性怀孕后,血浆皮质醇水平在孕期将逐渐升高至正常未孕水平的2~3倍,产后3天内将快速下降至正常水平。人体内皮质醇水平会显著影响机体环境适应能力,并且对情绪有重要影响。这一剧烈变化导致产褥期女性的心境和情绪波动明显,是产后抑郁(PDD)的生物学基础。
除了肾上腺皮质激素水平的剧烈波动,性激素、甲状腺激素和单胺类神经递质的血清水平的波动也是产后抑郁病因之一,并对其发生及转归有重要作用。同时,女性产后须担任哺乳和照顾婴儿的职责,社会角色在一夜间改变,相关的心理及社会因素也是造成产后抑郁的重要原因。
产后抑郁的症状:
产后抑郁(PDD)是指产妇分娩后出现的抑郁症状,主要表现为情绪低落、兴趣减退、悲伤、焦虑、注意力不集中、莫名发火等。如果产妇只是轻微情绪低落,一般经过心理疏导可以改善,必要时,应介入药物以促进改善。轻微的产后抑郁在3~6个月内可以好转,但严重者会出现自残倾向,除药物和心理疏导外,还应进行自我认知和其行为模式的评估和纠治,其恢复期也会延长,但总体有记录的病案而言,病程多在1~2年内可以结束。
产后抑郁不仅严重影响母体的身心健康,还会导致儿童心理发育受阻,夫妻之间关系失谐,严重影响家庭生活,造成社会不稳定因素。因此,重视产后抑郁并积极治疗越来越受到社会的重视。

产后抑郁患者激素水平的变化
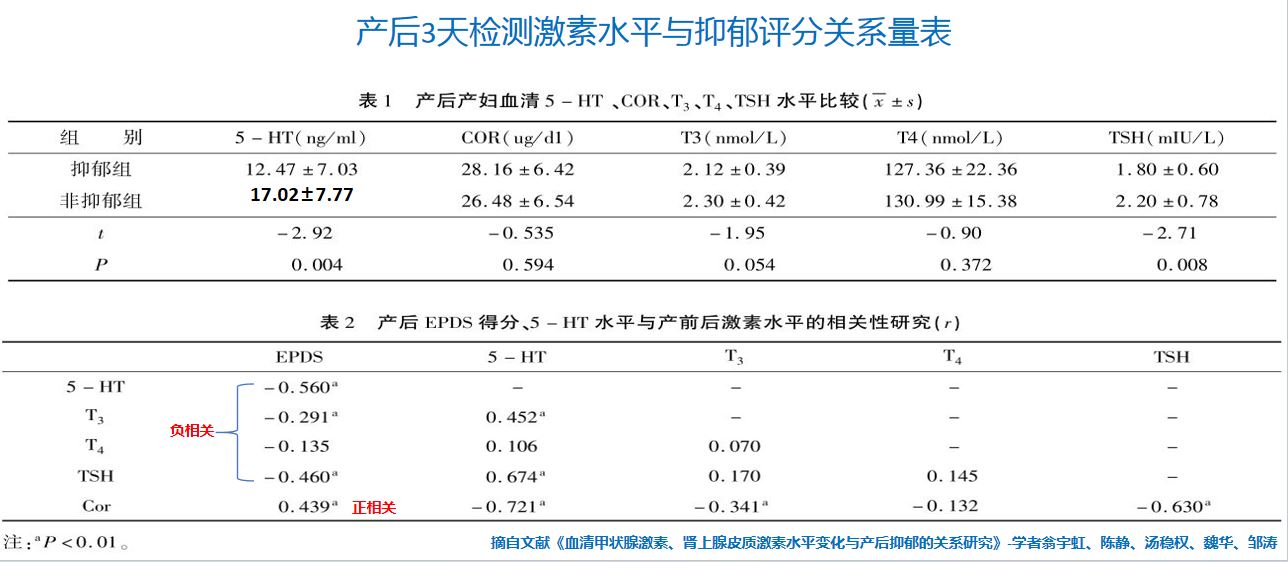
孕产妇体内肾上腺皮质激素(Cor)等激素水平的变化与抑郁相关。研究者以爱丁堡产后抑郁量表(EPDS)评分结果为依据,对395例孕产妇区分为“抑郁组”和“非抑郁组”(评分<13分为产后抑郁),并分析产妇血清Cor、T3、T4、TSH和5-HT水平。
研究列表可见:产后抑郁组血清五羟色胺(5-HT)水平为(12.47±7.03)ng/ml,非抑郁组为(17.02±7.77)ng/ml,差异有统计学意义(P<0.05)。产后抑郁组血清促甲状腺激素(TSH)水平为(1.80±0.60)mIU/L,非抑郁组为(2.20±0.78)mIU/L,差异有统计学意义(P<0.05)。产后 EPDS 得分与产后肾上腺皮质激素(皮质醇)水平下降水平呈正相关(r = 0. 439),与产后 5 - HT、T3、T4 及 TSH 水平呈负相关(r = - 0. 560、 - 0. 291、- 0. 135、 - 0. 460,P < 0. 05)。本次研究结果表明产妇产后血清中 肾上腺皮质激素(皮质醇)和甲状腺激素可以通过作用于五羟色胺神经能系统间接影响产后抑郁的症状。
产后抑郁患者激素水平的变化
孕产妇体内肾上腺皮质激素(Cor)等激素水平的变化与抑郁相关。研究者以爱丁堡产后抑郁量表(EPDS)评分结果为依据,对395例孕产妇区分为“抑郁组”和“非抑郁组”(评分<13分为产后抑郁),并分析产妇血清Cor、T3、T4、TSH和5-HT水平。
自研究列表中可见:产后抑郁组血清五羟色胺(5-HT)水平为(12.47±7.03)ng/ml,非抑郁组为(17.02±7.77)ng/ml,差异有统计学意义(P<0.05)。产后抑郁组血清促甲状腺激素(TSH)水平为(1.80±0.60)mIU/L,非抑郁组为(2.20±0.78)mIU/L,差异有统计学意义(P<0.05)。产后 EPDS 得分与产后肾上腺皮质激素(皮质醇)水平下降水平呈正相关(r = 0. 439),与产后 5 - HT、T3、T4 及 TSH 水平呈负相关(r = - 0. 560、 - 0. 291、- 0. 135、 - 0. 460,P < 0. 05)。本次研究结果表明产妇产后血清中 肾上腺皮质激素(皮质醇)和甲状腺激素可以通过作用于五羟色胺神经能系统间接影响产后抑郁的症状。
结语:
在竞争激烈的现代社会,现代女性在承担社会工作压力的同时,往往还需要兼顾家庭照料者的责任。女性在孕育生命和照料新生儿的过程中本身就承担了巨大的压力,而女性孕产期间5-羟色胺、甲状腺素和肾上腺皮质激素等激素水平的剧烈变化,也是女性产后抑郁的高风险因素。作为下一代重要的抚育者,孕产妇的心理健康关系到家庭乃至整个社会,应当给予足够的重视,应当在孕产期有预见性地实施心理护理,积极控制病情的发展。科润达生物欢迎各界老师来电垂询,无论您是亲自下单还是咨询技术问题,我们将真诚为您服务!
参考文献:
1.孕产期抑郁症生物标志物的研究进展 章柳宵等,中国医科大学学报 2022,53(1):120 - 124
2.血清甲状腺激素、肾上腺皮质激素水平变化与产后抑郁的关系研究--学者翁宇虹、陈静、汤稳权、魏华、邹涛